Choroba niedokrwienna serca – przyczyny, objawy, leczenie
06.04.2026Choroba niedokrwienna serca jest przewlekłym schorzeniem związanym z niewystarczającym zaopatrywaniem serca w tlen. Jako jej główną przyczynę wskazuje się miażdżycę. Choroba wieńcowa jest bardzo poważnym schorzeniem, które może doprowadzić do zawału lub niewydolności serca. Jak objawia się choroba niedokrwienna serca? Jak należy postępować, gdy zostanie zdiagnozowana?
Spis treści
- Czym jest choroba niedokrwienna serca?
- Przyczyny choroby niedokrwiennej serca
- Czynniki ryzyka choroby wieńcowej
- Objawy choroby niedokrwiennej serca
- Postacie choroby niedokrwiennej serca
- Diagnostyka choroby wieńcowej
- Leczenie choroby niedokrwiennej serca
- Leczenie interwencyjne choroby wieńcowej
- Profilaktyka choroby niedokrwiennej serca
- Żywienie w chorobie wieńcowej
- Rehabilitacja kardiologiczna
- Kiedy należy niezwłocznie zgłosić się do lekarza?
- Życie z chorobą wieńcową
- Rokowanie i przebieg choroby
Czym jest choroba niedokrwienna serca?
Choroba niedokrwienna serca, czyli choroba wieńcowa, jest zespołem objawów chorobowych, które są konsekwencją niedostatecznego przepływu tlenu i substancji odżywczych do mięśnia sercowego. Od razu trzeba powiedzieć, że w Polsce choroba niedokrwienna serca występuje bardzo często, jest też główną przyczyną zgonów z przyczyn sercowo-naczyniowych.
Definicja i istota choroby
Co to choroba wieńcowa? Choroba niedokrwienna serca jest chorobą, w przebiegu której dochodzi do przewlekłej lub ostrej nierównowagi między zapotrzebowaniem serca na tlen a jego dostarczaniem przez tętnice wieńcowe. Mechanizm procesu chorobowego polega na zmniejszeniu przepływu krwi przez tętnice wieńcowe. Niewystarczająca podaż tlenu i substancji odżywczych skutkuje upośledzeniem funkcjonowania serca, a z czasem prowadzi do jego trwałego uszkodzenia.
Choć pojęcia „choroba niedokrwienna serca” i „choroba wieńcowa” zwykle stosowane są zamiennie, nie do końca są tożsame. Choroba niedokrwienna serca dotyczy wszystkich stanów niedokrwienia serca – niezależnie od mechanizmu ich powstawania. Choroba wieńcowa oznacza stan niedokrwienia mięśnia serca wywołany zmianami w tętnicach wieńcowych.
Warto jeszcze poruszyć kwestię – choroba niedokrwienna serca a zawał. Choroba wieńcowa może doprowadzić do zawału. Zawał zawsze jest wynikiem niedokrwienia w wyniku zablokowania przepływu krwi. Jednak nie u każdego chorego na chorobę niedokrwienną serca dojdzie do zawału.
Częstość występowania
Jak często występuje choroba niedokrwienna serca? Niestety jest to bardzo częste schorzenie. Szacuje się, że dotyczy około 5,8% populacji, czyli około 2 milionów osób. Każdego roku diagnozuje się około 250–300 nowych przypadków na 100 000 mieszkańców.
Kto jest najbardziej narażony?
Najczęściej na chorobę niedokrwienną cierpią mężczyźni po 40.–45. roku życia. W przypadku kobiet zachorowalność zwiększa się po 50.–55. roku życia, czyli po menopauzie. Ryzyko zachorowania wzrasta wraz z wiekiem – warto dodać, że w starszym wieku zapadalność na to schorzenie jest właściwie taka sama niezależnie od płci.
Bardziej narażone na zachorowanie są osoby prowadzące niehigieniczny styl życia, niezdrowo się odżywiające, stosujące używki – zwłaszcza palące papierosy, unikające aktywności fizycznej i narażone na stres.
Przyczyny choroby niedokrwiennej serca
Z uwagi na znaczne ryzyko rozwoju choroby niedokrwiennej serca każdy powinien wiedzieć, jakie procesy mogą do tego prowadzić.
Miażdżyca tętnic wieńcowych – główna przyczyna (98% przypadków)
Jako główna przyczyna choroby niedokrwiennej serca wskazywana jest miażdżyca tętnic wieńcowych, czyli naczyń doprowadzających krew do serca. Uważa się, że odpowiada nawet za 98% przypadków. Istotą miażdżycy jest częściowe lub całkowite zamknięcie tętnicy przez blaszkę miażdżycową. Substancja odpowiedzialna za zwężenie naczyń krwionośnych i choroby wieńcowe to cholesterol.
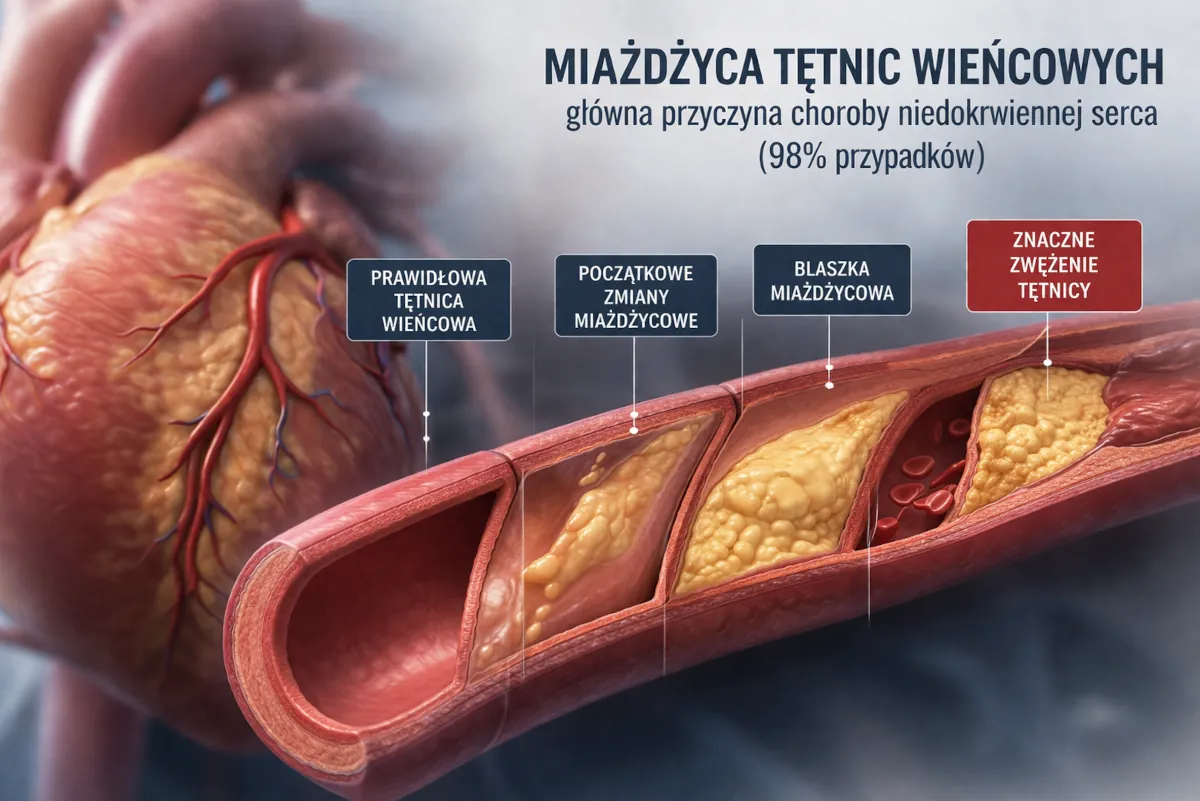
Obecność blaszki miażdżycowej wpływa na zwężenie światła tętnicy, przez co przepływ krwi do serca jest ograniczony. Podczas wysiłku lub stresu, gdy serce intensywniej pracuje, przez zaburzony przepływ krwi serce nie otrzymuje odpowiedniej ilości tlenu i substancji odżywczych.
Miażdżyca nie tylko może wywołać chorobę niedokrwienną serca. Blaszka miażdżycowa może też pęknąć, wskutek czego powstaje zakrzep, tętnica ulega wtedy całkowitemu zamknięciu, co prowadzi do zawału mięśnia sercowego.
Inne, rzadsze przyczyny (skurcz tętnic, zakrzepy, rozwarstwienie)
Rzadziej stan niedokrwienia mięśnia sercowego może wynikać z innych przyczyn niż miażdżyca. Zalicza się do nich skurcz tętnic wieńcowych, do którego dochodzi w dławicy Prinzmetala lub wskutek działania leków bądź czynników zewnętrznych, oraz zator tętnicy wieńcowej w przebiegu bakteryjnej choroby serca lub wywołany zakrzepem. Do zwężenia i zablokowania tętnic wieńcowych może dojść także w wyniku rozwarstwienia tętnicy.
Mechanizm powstawania niedokrwienia
Dlaczego dochodzi do niedokrwienia serca? Mówi się o nim, gdy zaburzona zostaje równowaga między zapotrzebowaniem serca na tlen a jego podażą przez tętnice wieńcowe. Do niedokrwienia dochodzi, gdy stopień zwężenia światła tętnicy wieńcowej przekracza wartość krytyczną wynoszącą 75%.
Czynniki ryzyka choroby wieńcowej
Wiadomo już, jaka jest najczęstsza przyczyna choroby niedokrwiennej serca oraz jakie są inne przyczyny tego schorzenia. Należy jednak wiedzieć, że lekarze wskazują też na szereg czynników, które mają udział w rozwoju choroby wieńcowej. Dzieli się je na niemodyfikowalne i modyfikowalne.
Czynniki niemodyfikowalne (wiek, płeć, predyspozycje genetyczne)
W przypadku czynników niemodyfikowalnych mówi się o czynnikach, na które człowiek nie ma żadnego wpływu. Są one niezależne od stylu życia. Głównym z nich jest wiek. Im człowiek starszy, tym większe ryzyko zachorowania. Czynnikiem jest również płeć. Mężczyźni chorują częściej i to w młodszym wieku – już powyżej 45. roku życia.
Wspomnieć trzeba o predyspozycjach genetycznych. Czy choroba wieńcowa jest dziedziczna? Tak, choć nie można mówić o dziedziczeniu samej choroby, ale o dziedziczeniu predyspozycji do jej rozwoju. Większe ryzyko występuje u osób, u których u krewnych pierwszego stopnia rozwinęła się choroba niedokrwienna serca w młodym wieku, np. u ojca przed 55. rokiem życia lub matki przed 65. rokiem życia.
Czynniki modyfikowalne – na które masz wpływ!
Ogromne znaczenie mają modyfikowalne czynniki ryzyka choroby niedokrwiennej serca, które są zależne od stylu życia. To one w dużej mierze decydują o tym, że choroba wieńcowa pojawia się u coraz młodszych osób. Jako czynniki modyfikowalne wymienia się m.in. błędy żywieniowe i wywoływane przez nie zaburzenia i choroby.
- palenie papierosów – palenie uszkadza ściany naczyń, co w ogromnym stopniu zwiększa ryzyko choroby niedokrwiennej serca,
- nadciśnienie tętnicze – uszkodzenia tętnic wywołane zbyt wysokim ciśnieniem są czynnikiem sprzyjającym miażdżycy,
- zaburzenia lipidowe – wysoki poziom cholesterolu LDL oraz trójglicerydów, przy jednoczesnym niskim stężeniu cholesterolu HDL, prowadzi do tworzenia się blaszki miażdżycowej,
- insulinooporność i cukrzyca typu 2 – wysoki poziom cukru prowadzi do niszczenia naczyń krwionośnych,
- nadwaga i otyłość, głównie otyłość brzuszna – nadmierna masa ciała jest czynnikiem rozwoju m.in. nadciśnienia i cukrzycy,
- brak aktywności fizycznej i siedzący tryb życia,
- nadmierne spożycie soli, cukru, tłuszczów nasyconych i trans oraz żywności przetworzonej,
- przewlekły stres,
- nadmierne spożycie alkoholu,
- przewlekłe stany zapalne.
Eliminacja czynników modyfikowalnych jest podstawą profilaktyki wszystkich chorób serca.
Objawy choroby niedokrwiennej serca
Choroba niedokrwienna serca może mieć zróżnicowany obraz kliniczny. Choć najczęściej daje ona bardzo charakterystyczny objaw, jakim jest ból dławicowy, czyli ból wieńcowy. Jakie jeszcze dolegliwości mogą pojawiać się w przebiegu choroby wieńcowej?
Główny objaw – ból dławicowy
Jakie są pierwsze objawy choroby wieńcowej? Podstawowy objaw choroby niedokrwiennej serca to ból dławicowy, czyli dławica piersiowa. Ma on postać gniecenia, ucisku, pieczenia lub rozpierania za mostkiem, nigdy nie jest to ból kłujący. Ból promieniuje do lewej ręki, pleców, szyi i żuchwy. Może się nasilać podczas wysiłku, silnego stresu, a nawet po obfitym posiłku, zwykle ustępuje po odpoczynku lub podaniu nitrogliceryny.
Inne objawy choroby wieńcowej
Dodatkowo w przebiegu choroby wieńcowej może się pojawić duszność, uczucie braku tchu, kołatanie serca, czyli uczucie za szybkiego lub nieregularnego bicia serca. Chory szybciej się męczy, ma mniejszą tolerancję na wysiłek, który do tej pory nie był problematyczny. Możliwe są zawroty głowy, nudności i wymioty – częściej dotyczą one kobiet, osób starszych i diabetyków.
Nietypowe objawy („maski” choroby wieńcowej)
Czasem choroba wieńcowa może dawać niespecyficzne objawy, przez co bywa mylona z innymi zaburzeniami i chorobami. Jako nietypowe objawy choroby niedokrwiennej serca wskazuje się ból zlokalizowany w nadbrzuszu, któremu towarzyszą nudności, wymioty, czasem wzdęcia. Jest to tzw. maska brzuszna choroby wieńcowej – ból dławicowy jest mylony z niestrawnością lub z wrzodami.
Bezobjawowy przebieg choroby
Choroba wieńcowa u niektórych osób może przebiegać bezobjawowo. Mówi się wówczas o niemym niedokrwieniu mięśnia sercowego. Schorzenie rozwija się w ukryciu i dopiero zawał serca lub nagła śmierć sercowa stanowią jego pierwsze objawy.
Bardziej narażone na bezobjawowy przebieg są osoby chore na cukrzycę, gdyż wskutek neuropatii cukrzycowej dochodzi do uszkodzenia nerwów czuciowych serca. Ponadto zagrożone są osoby po przebytych zawałach serca i osoby w podeszłym wieku.
Postacie choroby niedokrwiennej serca
Wyróżnia się dwie postaci kliniczne choroby wieńcowej: przewlekłą i ostrą. Główną różnicą między nimi jest tempo rozwoju oraz stopień nasilenia objawów.
Przewlekłe zespoły wieńcowe (stabilna dławica piersiowa)
Przewlekłe zespoły wieńcowe, czyli przewlekła choroba niedokrwienna serca, charakteryzują się częściowym zablokowaniem tętnicy wieńcowej. Zazwyczaj mamy wówczas do czynienia ze stabilną dławicą piersiową. Występowanie objawów jest przewidywalne, zwykle pojawiają się podczas wykonywania wysiłku fizycznego – ból dławicowy za mostkiem jest przemijający i ma łagodniejsze nasilenie.
Ostre zespoły wieńcowe (zawał serca, niestabilna dławica)
Ostre zespoły wieńcowe są stanami bezpośredniego zagrożenia życia. Powstają wskutek całkowitego zablokowania tętnicy, np. w wyniku pęknięcia blaszki miażdżycowej lub zakrzepu. Do tej grupy zalicza się niestabilną dławicę cechującą się bólami spoczynkowymi lub narastającymi bólami oraz zawał serca z uniesieniem ST lub bez uniesienia ST.
Nagła śmierć sercowa
Nagła śmierć sercowa to nieoczekiwany zgon, zwykle w wyniku migotania komór. Śmierć następuje już w ciągu godziny po tym, jak pojawiły się objawy. Dochodzi do nagłej utraty przytomności, zatrzymania oddechu i tętna – w rzadkich przypadkach najpierw pojawiają się objawy zwiastunowe, jak ból w klatce piersiowej, omdlenia i kołatanie serca.
Diagnostyka choroby wieńcowej
W przypadku pojawienia się takich objawów jak np. silne zmęczenie, duszność, kołatanie serca czy dławica piersiowa należy się zgłosić do kardiologa. Diagnostyka choroby niedokrwiennej serca jest złożona i składa się na nią kilka różnych badań.
Wywiad lekarski i badanie przedmiotowe
Diagnostykę należy rozpocząć od dokładnego wywiadu lekarskiego oraz badań przedmiotowych, w tym pomiaru ciśnienia krwi. Na podstawie uzyskanych informacji i wyników lekarz kieruje pacjenta na dalsze badania.
Badania laboratoryjne (lipidogram, troponiny, NT-proBNP, glukoza)
Konieczne jest wykonanie podstawowych badań laboratoryjnych, np. morfologii. Niezbędny jest pomiar cholesterolu, czyli lipidogram – badanie poziomu cholesterolu całkowitego, cholesterolu LDL i HDL oraz trójglicerydów.
Ponadto sprawdza się poziom glukozy, a także specyficznych markerów, np. troponiny – badanie stosuje się w rozpoznawaniu ostrego zawału serca i ocenie niestabilnej dławicy piersiowej – oraz NT-proBNP, którego podwyższony poziom świadczy o niewydolności serca.
EKG spoczynkowe
Jednym z pierwszych badań kardiologicznych zlecanych przez lekarza jest EKG spoczynkowe, czyli badanie aktywności elektrycznej serca.
Elektrokardiograficzna próba wysiłkowa (test wysiłkowy)
Wykonuje się też EKG wysiłkowe – służy ono do monitorowania aktywności serca w trakcie wysiłku.
Echokardiografia (ECHO serca)
Echo serca to badanie ultrasonograficzne, które pozwala ocenić strukturę, funkcję oraz kurczliwość mięśnia sercowego.
Holter EKG
Lekarz może również skierować pacjenta na holter. Jest to całodobowe badanie EKG.
Angio-TK tętnic wieńcowych
Tomografia komputerowa służy do oceny stanu naczyń wieńcowych. Umożliwia również określenie stopnia zwapnień, czyli calcium score. Dodatkowo potrzebny może być rezonans magnetyczny serca oraz scyntografia perfuzyjna.
Koronarografia – złoty standard diagnostyki
Najważniejszym badaniem w diagnostyce choroby wieńcowej jest koronarografia, czyli angiografia wieńcowa. Jest to radiologiczne badanie przepływu krwi w tętnicach, które określa stopień ich zwężenia przez blaszkę miażdżycową. Badanie jest inwazyjne, polega na wprowadzeniu do tętnicy cewnika i podaniu kontrastu.
Leczenie choroby niedokrwiennej serca
Osoby, u których zdiagnozowano chorobę wieńcową, muszą podjąć leczenie. Konieczne jest połączenie leczenia farmakologicznego ze zmianami w codziennym życiu. U niektórych osób niezbędne jest również leczenie zabiegowe.
Cele leczenia
Głównym celem leczenia jest łagodzenie objawów i poprawa jakości życia. Leki chronią przed zakrzepami, stabilizują blaszkę miażdżycową, obniżają poziom cholesterolu oraz zmniejszają obciążenie serca, co poprawia rokowania i zapobiega takim powikłaniom jak zawał, niewydolność serca i nagła śmierć sercowa.
Czy choroba wieńcowa może się cofnąć? Zasadniczo nie da się jej całkowicie wyleczyć, gdyż zmian miażdżycowych, które do niej doprowadziły, nie da się w pełni odwrócić. Prawidłowo dobrane leczenie kardiologiczne jest jednak w stanie spowolnić lub nawet zahamować postęp choroby.
Leczenie farmakologiczne – podstawowe leki („ABS”)
W leczeniu choroby niedokrwiennej serca często wykorzystuje się schemat „ABS”, czyli stosuje się aspirynę, beta-blokery i statyny. Aspiryna, czyli kwas acetylosalicylowy, to lek o działaniu rozrzedzającym krew – zapobiega agregacji płytek, tym samym ogranicza tworzenie się zakrzepów. Preparaty z kwasem acetylosalicylowym to jedyne leki na chorobę wieńcową bez recepty.
Beta-blokery, czyli beta-adrenolityki, np. metoprolol i bisoprolol, wpływają na zmniejszenie częstości akcji serca, obniżają ciśnienie tętnicze i tętno, w ten sposób zmniejszają zapotrzebowanie serca na tlen. Statyny przyczyniają się do spadku stężenia cholesterolu LDL i stabilizują blaszkę miażdżycową, co jest bardzo ważne, zapobiega bowiem jej pęknięciu.
Jakie jeszcze leki na serce stosuje się w leczeniu choroby wieńcowej? Wskazane mogą być inhibitory konwertazy angiotensyny, sartany i antagoniści kanału wapniowego. Ponadto w celu łagodzenia bólu dławicowego stosuje się azotany takie jak nitrogliceryna. Wspomagająco można przyjmować zioła w tabletkach bazujące na roślinnych ekstraktach, np. z wyciągiem z głogu, miłorzębu japońskiego, jemioły i serdecznika pospolitego.
Leczenie chorób współistniejących (cukrzyca, nadciśnienie)
Przewlekła choroba niedokrwienna serca współwystępuje często z innymi schorzeniami, które również trzeba leczyć. Przy dyslipidemii stosuje się statyny, zwykle w skojarzeniu z ezetymibem. U osób ze stwierdzonym nadciśnieniem tętniczym wskazane są beta-adrenolityki, inhibitory konwertazy angiotensyny oraz blokery receptora angiotensynowego. Osoby chore na cukrzycę muszą utrzymywać prawidłowy poziom glikemii za pomocą diety oraz leków takich jak inhibitory SGLT2, agoniści receptora GLP-1, metformina lub antagoniści aldosteronu.
Leczenie interwencyjne choroby wieńcowej
Niestety nie zawsze leczenie farmakologiczne daje oczekiwane efekty. Gdy choroba jest zaawansowana, wymagane jest leczenie interwencyjne – rewaskularyzacja, czyli udrożnienie naczyń krwionośnych.
Angioplastyka wieńcowa z wszczepieniem stentu
Jedną z podstawowych metod leczenia jest angioplastyka wieńcowa, czyli poszerzenie światła tętnicy wieńcowej poprzez wprowadzenie do niej cewnika z balonikiem i jego napełnienie. Podczas zabiegu wszczepia się również stenty, które zapobiegają ponownemu zwężeniu tętnic.
Pomostowanie aortalno-wieńcowe (by-pass)
Alternatywą dla angioplastyki jest wszczepianie pomostów z naczyń żylnych i tętniczych, czyli tzw. by-passów. Pozwalają one omijać zwężenia naczyniowe.
Kiedy konieczne jest leczenie zabiegowe?
Jak już zostało powiedziane, leczenie zabiegowe jest wskazane, gdy dotychczasowe metody leczenia nie działają. Ponadto wskazaniem do angioplastyki lub pomostowania są ostre zespoły wieńcowe – zawał, niestabilna dławica, krytyczne zwężenie tętnic na poziomie 90%, a także występowanie zwężeń w kilku tętnicach wieńcowych.
Profilaktyka choroby niedokrwiennej serca
Czy można zapobiegać zachorowaniu na chorobę niedokrwienną serca? Tak, można znacząco zredukować ryzyko jej rozwoju. Podstawą jest zmiana stylu życia tak, aby wyeliminować modyfikowalne czynniki ryzyka choroby niedokrwiennej serca.
Profilaktyka pierwotna (zapobieganie zachorowaniu)
Profilaktyka pierwotna dotyczy osób zdrowych i ma na celu zapobieganie zachorowaniu. Opiera się na stosowaniu zdrowej diety, aktywności fizycznej, odstawieniu używek, utrzymywaniu prawidłowej masy ciała, dbaniu o sen oraz regularnych badaniach profilaktycznych i leczeniu istniejących chorób.
Profilaktyka wtórna (po rozpoznaniu choroby)
Profilaktyka wtórna to zalecenia dla osób z rozpoznaną chorobą wieńcową. Ich przestrzeganie pozwala uniknąć powikłań. Oprócz stosowania wyżej wymienionych zasad kluczowe jest leczenie farmakologiczne, rehabilitacja kardiologiczna i regularne wizyty u kardiologa.
Modyfikacja stylu życia
Najważniejszym zaleceniem jest rzucenie palenia. Ponadto wskazane jest stosowanie zdrowej diety. Przynajmniej 150 minut w tygodniu należy poświęcać na umiarkowaną aktywność fizyczną. Dieta i ruch są ważne dla zrzucenia nadmiernej masy ciała i utrzymania prawidłowego BMI. Istotne jest unikanie stresu i ograniczenie spożycia alkoholu.
Profilaktyka opiera się także na badaniach profilaktycznych takich jak np. regularne badanie ciśnienia, poziomu cholesterolu i poziomu cukru.
Żywienie w chorobie wieńcowej
Dieta to jeden z najważniejszych filarów leczenia choroby wieńcowej. Uważa się, że najlepsza dla serca jest dieta śródziemnomorska lub dieta DASH. Jakie są najważniejsze zasady żywieniowe, których trzeba przestrzegać?
Dieta przyjazna dla serca
Jak powinna wyglądać dieta przy chorobie wieńcowej? Główne zasady obejmują eliminację tłuszczów nasyconych i tłuszczów trans oraz zastępowanie ich zdrowymi tłuszczami nienasyconymi. Należy zwiększyć podaż błonnika, a także spożycie warzyw i owoców. Minimum dwa razy w tygodniu należy jeść tłuste ryby morskie, które dostarczają kwasów Omega-3.
Ważne jest, aby ograniczyć spożycie soli – zaleca się zastępować ją ziołami i czosnkiem. Należy unikać smażenia, najzdrowszym sposobem przygotowania potraw jest gotowanie w wodzie lub na parze, pieczenie i duszenie bez obsmażania.
Produkty zalecane
Do diety trzeba wprowadzić jak największą ilość różnokolorowych warzyw i owoców, najlepiej surowych. Jako źródła białka należy wybierać rośliny strączkowe, kurczaka, indyka, chudy nabiał i ryby. Wskazane są produkty pełnoziarniste, kasze, brązowy ryż, oliwa z oliwek, orzechy, pestki i nasiona.
Produkty niezalecane
Na liście produktów niewskazanych znajduje się czerwone mięso, smalec, tłusty nabiał, np. masło, śmietana i sery żółte, twarde margaryny, słone przekąski, żywność wysokoprzetworzona, dania gotowe, fast foody, słodycze, wyroby cukiernicze, słodkie napoje i alkohol.
Rehabilitacja kardiologiczna
Każdy pacjent po zawale oraz po operacji, np. wstawienia by-passów, musi zostać skierowany na rehabilitację kardiologiczną. Polega ona na edukacji, wsparciu psychologicznym oraz wykonywaniu ćwiczeń. Rehabilitacja zaczyna się już w szpitalu od wczesnej aktywizacji – pionizacja następuje zwykle w ciągu 24–48 godzin po zawale lub zabiegu. Dodatkowo pacjent musi wykonywać zlecane przez specjalistę ćwiczenia oddechowe, relaksacyjne i ruchowe.
Po zakończeniu pierwszego etapu rehabilitacji w szpitalu pacjent musi kontynuować ją w domu lub jest kierowany do specjalistycznego ośrodka, np. sanatorium. Na tym etapie przechodzi on testy wysiłkowe i realizuje indywidualny program ćwiczeń. Zwykle ta faza rehabilitacji trwa około 4–12 tygodni.
Trzeci etap tak naprawdę trwa do końca życia. Polega na wprowadzeniu zmian, które pomagają utrzymać dobrą kondycję organizmu. Celem rehabilitacji jest powrót do dawnej sprawności ruchowej i do normalnego funkcjonowania, poprawa komfortu życia oraz zmniejszenie ryzyka kolejnych zawałów.
Kiedy należy niezwłocznie zgłosić się do lekarza?
Objawy wskazujące na chorobę wieńcową muszą zostać skonsultowane z lekarzem – konieczna jest szczegółowa diagnostyka. Są też sytuacje, które wymagają pilnej pomocy medycznej.
Objawy ostrego zespołu wieńcowego
Objawem ostrego zespołu wieńcowego jest nagły, bardzo silny ból w klatce piersiowej, który utrzymuje się ponad 10–20 minut, nie ustępuje po odpoczynku i nie reaguje na leki. Ból może mieć charakter piekący lub gniotący, promieniuje np. do lewego barku, ramienia, żuchwy lub brzucha. Mogą mu towarzyszyć duszności, nudności, bardzo silne poty, osłabienie i silny lęk.
Kiedy wezwać pogotowie? (999, 112)
Pojawienie się powyższych objawów oraz zmiana charakteru bólu, np. staje się silniejszy, pojawia się przy mniejszym niż zwykle wysiłku albo pojawia się w spoczynku, jest wskazaniem do wezwania pogotowia. Należy jak najszybciej zadzwonić pod numer 999 lub 112. Leczenie ostrego zespołu wieńcowego wymaga leczenia szpitalnego.
Życie z chorobą wieńcową
Choroba niedokrwienna serca znacząco wpływa na dotychczasowe życie. Nie chodzi jednak o konieczność rezygnacji z aktywności, ale o konieczność wprowadzenia fundamentalnych zmian.
Jak żyć po rozpoznaniu choroby?
Podstawą jest zrozumienie istoty choroby i zaakceptowanie wyzwań, jakie niesie za sobą taka diagnoza. Dla osób, które prowadziły bardzo niezdrowy tryb życia, zmiana może być dotkliwa, ale jest niezbędna. Początkowo może być trudno – trzeba zmodyfikować dietę, rzucić palenie, znaleźć czas na aktywność fizyczną, ale z czasem zmiany staną się naturalnym elementem życia.
Kontrole lekarskie
Chory musi przyjmować zalecone leki na serce, a także zgłaszać się na ustalone wizyty kontrolne i badania profilaktyczne.
Samoobserwacja
Oprócz kontroli u lekarza należy też samodzielnie monitorować stan swojego zdrowia. Należy kupić ciśnieniomierz i regularnie badać ciśnienie. Trzeba obserwować swoje objawy, np. czy nie zmienia się ich nasilenie lub nie pojawiają się nowe dolegliwości.
Rokowanie i przebieg choroby
Choroba niedokrwienna serca jest schorzeniem przewlekłym. Początkowo miażdżyca latami może nie dawać żadnych objawów, dopiero w przypadku znaczącego zwężenia światła tętnicy wieńcowej mogą pojawiać się dolegliwości z bólem dławicowym na czele.
Jak długo można żyć z chorobą wieńcową? Tak naprawdę osoby, które zostały szybko zdiagnozowane i ściśle przestrzegają zaleceń lekarza w kwestii leków i zmiany stylu życia, mają dobre rokowania. Należy dodać, że postęp w dziedzinie kardiologii sprawił też, że spadła śmiertelność w przypadku zawału serca.
Najczęstszą przyczyną choroby niedokrwiennej serca jest miażdżyca tętnic wieńcowych. W przebiegu choroby wieńcowej głównym objawem jest ból dławicowy za mostkiem. Jest to przewlekłe schorzenie, które wymaga leczenia farmakologicznego, a czasem też zabiegowego. Dodatkowo chory musi koniecznie zmodyfikować dietę i styl życia.