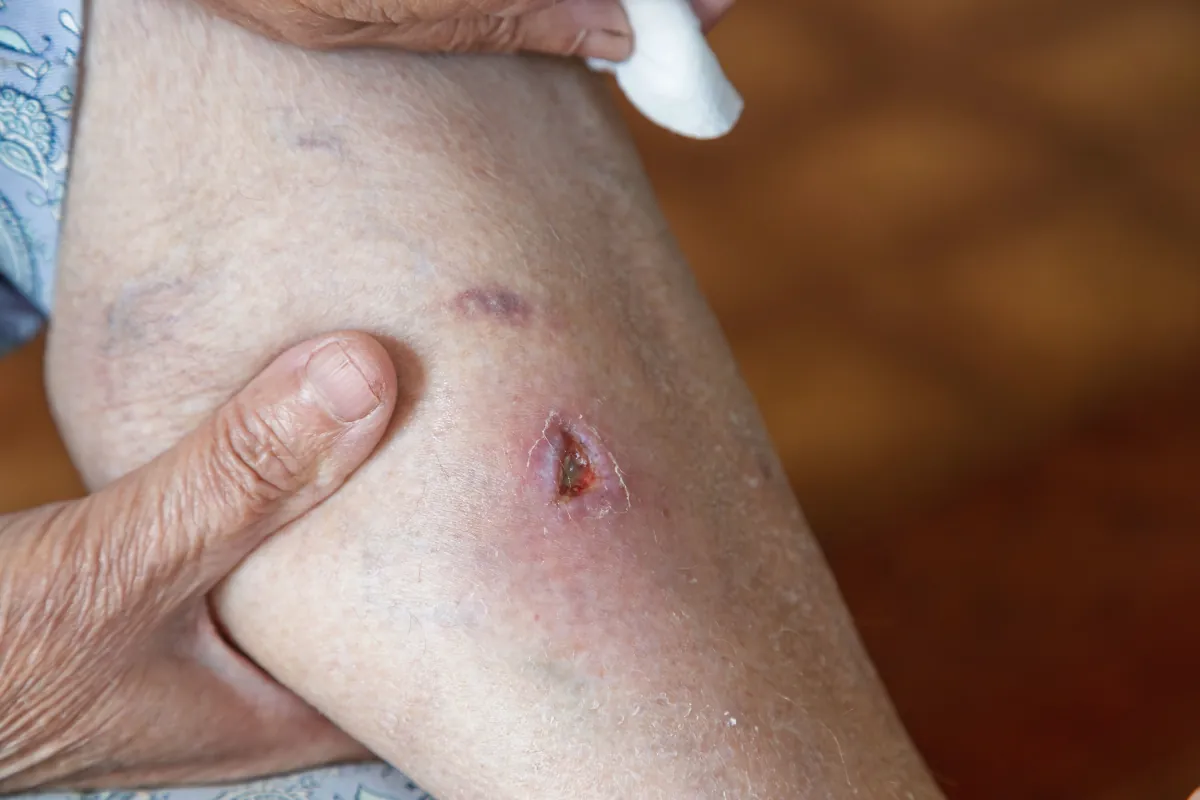
Martwica skóry – czym jest i jak ją leczyć?
28.04.2026Martwica skóry to poważne uszkodzenie tkanek, które powstaje, gdy dopływ tlenu i składników odżywczych do komórek zostaje przerwany. Może rozwijać się w wyniku urazów, długotrwałego ucisku, zaburzeń krążenia lub infekcji, a jej wczesne objawy często bywają trudne do zauważenia. Jak zapobiec pogłębianiu się zmian i groźnym powikłaniom?
Co to jest martwica skóry?
Martwica skóry to obumarcie komórek w określonym obszarze, które jest nieodwracalne. Tkanki tracą dopływ krwi, a wraz z nią tlen i składniki odżywcze. Komórki przestają funkcjonować, a ich struktura ulega rozpadowi. Skóra w miejscu martwicy zmienia kolor. Może być żółta, brunatna lub czarna. Tkanka staje się twarda, traci czucie i łatwo ulega zakażeniu.
Martwica może obejmować tylko powierzchnię skóry, ale czasami sięga głębiej – do tkanki podskórnej, mięśni, powięzi, a w ciężkich przypadkach nawet do kości. Rozległe martwicze zmiany, takie jak w martwiczym zapaleniu powięzi lub przy głębokich odmrożeniach, stanowią zagrożenie dla życia i zdrowia kończyny.
Więcej na ten temat przeczytasz tutaj: https://octenisept.pl/warto-wiedziec/czym-jest-martwica-skory-jakie-sa-jej-przyczyny-jak-przebiega-leczenie/.
Dlaczego powstaje martwica?
Martwica zazwyczaj wynika z niedokrwienia lub poważnego uszkodzenia tkanek. Najczęściej rozwija się wskutek:
-
niedokrwienia tętniczego (owrzodzenia stóp u osób z cukrzycą lub zaawansowaną miażdżycą) – zwężenie lub zamknięcie tętnic ogranicza dopływ krwi, a komórki pozbawione tlenu i substancji odżywczych obumierają;
-
zaburzeń żylnych – przewlekły zastój krwi w nogach osłabia odżywianie skóry, prowadząc do ran martwiczych w przebiegu niewydolności żylnej;
-
długotrwałego ucisku (np. u osób długo unieruchomionych) – ciśnienie naczyń krwionośnych powoduje niedokrwienie i martwicę;
-
ciężkich infekcji – niektóre bakterie wytwarzają toksyny, które niszczą tkanki (np. w martwiczym zapaleniu powięzi);
-
oparzeń i odmrożeń – skrajne ciepło, zimno lub porażenie prądem bezpośrednio niszczy białka w komórkach, powodując obumieranie skóry i tkanek głębszych;
-
urazów mechanicznych – wypadki komunikacyjne lub zmiażdżenia mogą prowadzić do niedokrwienia i martwicy;
-
działania różnych substancji chemicznych lub leków – niewłaściwie podane środki, np. cytostatyki, mogą wywołać miejscowe obumarcie tkanek.
Jak rozpoznać martwicę skóry?
Pierwszym sygnałem martwicy jest zmiana koloru skóry – od żółtego, przez brunatny, aż po czarny. W zależności od rodzaju tkanka może mieć różne cechy – w przypadku martwicy suchej jest twarda, sztywna i pokryta ciemnym strupem, natomiast martwica wilgotna objawia się tkanką miękką, często z wydzieliną o nieprzyjemnym zapachu. Martwy obszar nie reaguje na dotyk, skóra wokół zmiany jest bolesna, zaczerwieniona i może być obrzęknięta. Pojawia się też wydzielina, czasem ropna.
Leczenie martwicy
Postępowanie w przypadku martwicy skóry zależy od przyczyny i rozległości zmian. Najważniejsze jest usunięcie martwych tkanek oraz leczenie przyczyn, które doprowadziły do uszkodzenia skóry. Martwa tkanka blokuje gojenie i sprzyja infekcjom, dlatego trzeba ją usunąć. W cięższych przypadkach lekarz usuwa ją chirurgicznie – skalpelem lub nożyczkami – aż do zdrowej skóry, co daje najszybszy efekt. W mniej zaawansowanych sytuacjach stosuje się metody mechaniczne, czyli płukanie rany roztworem, delikatne oczyszczanie gazą lub specjalnymi opatrunkami, np. Schulke wound pad. Istnieją też metody wspomagające, np. wilgotne opatrunki (rozmiękczają martwą tkankę, pozwalając organizmowi stopniowo ją usunąć), a także preparaty enzymatyczne rozkładające martwe białka selektywnie, a nawet biologiczne (stosowanie jałowych larw much, które zjadają tylko martwą tkankę, oszczędzając zdrową).
Jednocześnie trzeba leczyć przyczynę powstania martwicy, bo jeśli nie zostanie opanowana, problem prawdopodobnie będzie się powtarzał. Może to być np. niedokrwienie, choroby żylne, odleżyny czy powikłania cukrzycowe. W przypadku infekcji konieczne jest podanie antybiotyków (doustnie przy lekkim zakażeniu lub dożylnie w cięższych stanach). Czasami wymaga to leczenia w szpitalu, monitorowania parametrów krwi i powtarzanych zabiegów chirurgicznych. Ważne jest też wspieranie organizmu: odpowiednie nawodnienie, łagodzenie bólu oraz zapewnienie dobrej diety wspomagającej proces gojenia.
Pielęgnacja ran po martwicy
Codzienna pielęgnacja ran po martwicy wspiera proces gojenia i zmniejsza ryzyko zakażeń. Najpierw należy dokładnie oczyścić ranę, przepłukując ją jałowym roztworem soli fizjologicznej. Następnie stosuje się środek antyseptyczny, np. lek octenisept® spray, który działa na bakterie, wirusy i grzyby, nie drażni zdrowych tkanek ani nie powoduje pieczenia. To bardzo ważne, bo po usunięciu martwych tkanek rana bywa bolesna i wrażliwa. Stosowanie skutecznego i łagodnego preparatu pozwala oczyścić ranę bez dodatkowego bólu. Dzięki temu pacjenci, w tym dzieci, mogą lepiej znosić codzienną pielęgnację i nie unikają zmian opatrunku, co sprzyja szybszemu gojeniu. Octenisept® spray może być stosowany również w ranach przewlekłych, m.in. owrzodzeniach żylnych, odleżynach czy stopie cukrzycowej, zawsze jednak zgodnie z zaleceniami lekarza.
Po odkażeniu zakłada się opatrunek, np. hydrożelowy, piankowy lub inny utrzymujący wilgotne środowisko. Procedurę należy powtarzać przy każdej zmianie opatrunku: ranę oczyszcza się solą fizjologiczną, następnie się ją spryskuje lekiem octenisept® spray lub przeciera gazikiem nasączonym preparatem, obejmując przy tym brzegi rany, żeby antyseptyk chronił całą jej powierzchnię. Po odczekaniu 1–2 minut nakłada się nowy opatrunek.
Warto pamiętać, że preparaty antyseptyczne wspomagają gojenie, ale nie zastępują leczenia chirurgicznego ani przyczynowego. Ich rola jest jednak niezwykle istotna w codziennej pielęgnacji, szczególnie w warunkach domowych, między wizytami kontrolnymi u lekarza.
FAQ: Najczęściej zadawane pytania
Czy martwica może zniknąć sama?
Niewielkie obszary mogą się oddzielić, ale proces jest długi i ryzykowny. Martwe tkanki sprzyjają rozwojowi bakterii, dlatego zaleca się profesjonalne usunięcie.
Czy maści „na gojenie” leczą martwicę?
Nie. Działają tylko na żywe komórki. Martwe tkanki nie regenerują się pod wpływem maści.
Czy martwica zawsze oznacza amputację?
Nie. Amputacja jest potrzebna tylko przy rozległej martwicy z zagrożeniem życia. W większości przypadków wystarczy miejscowe usunięcie martwych tkanek.
Bibliografia
-
S. A. Salati, Martwicze zapalenie powięzi – przegląd, „Polish Journal of Surgery” 2022, t. 95, nr 2, s. 46–54.
-
D. Bazaliński, P. Więch, B. Barańska, M. Kózka, Wybrane miejscowe problemy gojenia się rany odleżynowej – opis przypadków, „Leczenie Ran” 2016, nr 13 (4), s. 171–176.
-
M. Sopata i in., Stanowisko Polskiego Towarzystwa Leczenia Ran – postępowanie przeciwdrobnoustrojowe w ranie skolonizowanej, z cechami infekcji i zagrożonej infekcją w erze antybiotykooporności, „Leczenie Ran” 2023, nr 20 (4), s. 125–141.
-
M. Sopata i in., Wytyczne postępowania miejscowego w ranach niezakażonych, zagrożonych infekcją oraz zakażonych – przegląd dostępnych substancji przeciwdrobnoustrojowych stosowanych w leczeniu ran. Zalecenia Polskiego Towarzystwa Leczenia Ran, „Leczenie Ran” 2020, nr 17, s. 1–21.